Le virus de la variole du singe est-il un nouveau virus ? Non, ce virus, qui appartient à la famille des Poxvirus (comme la variole et son vaccin historique la vaccine) a été découvert pour la première fois au Danemark chez des singes importés en 1957 et le premier cas humain décrit en 1970…Le nom de « pox» dérivé de « pockes »en Anglais (Poche ou Pustule) souligne que ces virus sont justement susceptibles de donner des pustules …mais pas seulement.
Le singe est-il l’hôte habituel de ce virus ? Non, il s’agit d’une zoonose qui touche plusieurs espèces. Bien que la maladie ait été initialement décrite chez les singes, le réservoir de Monkeypox est probablement constitué par des petits rongeurs africains. C’est pour cette raison que les premiers cas humains ont été décrits en Afrique.
Y a-t-il eu des épidémies rapportées hors Afrique avant cette épidémie ? Oui, notamment aux Etats-Unis, en 2003 : l’importation de rats de Gambie infectés à partir du Ghana a contaminé des chiens de prairie américains chez les éleveurs qui les hébergeaient, puis des humains qui avaient acheté les chiens de prairie comme animaux de compagnie.
On lit souvent que cette maladie est plus grave chez l’enfant, Est-ce vrai ? Probablement non. Les premières séries de cas étudiés effectivement en Afrique comportaient une majorité d’enfants avec un pronostic relativement sévère (15% de mortalité voire plus) mais leurs conditions d’accès aux soins et d’hygiène n’étaient pas les mêmes que dans les pays développés. Cette notion de gravité n’est pas retrouvée parmi les cas décrits chez l’enfant dans les pays développés avant cette épidémie, puis durant cette épidémie. Néanmoins, le très petit nombre de cas actuel chez l’enfant ne permet pas d’être formel.
Quelles sont les caractéristiques de l’épidémie actuelle ? Il y en en plusieurs :
- Son ampleur : entre avril et début octobre 2022, plus de 70.000 cas ont été rapportés dans le Monde.
- C’est la première fois que la transmission interhumaine joue le rôle essentiel dans la diffusion du virus.
- La population essentiellement touchée est constituée d’hommes (>97%), très majoritairement ceux ayant des rapports sexuels avec des hommes et des partenaires multiples. Les femmes représentent environ 2% des sujets infectés, et les enfants moins de 0,5% des cas.
Comment se transmet le virus au cours de cette épidémie ? Essentiellement par contacts cutanés et muqueux étroits, répétés et/ou prolongés. La transmission indirecte par les surfaces ou les « fomites » (contaminés par les lésions cutanéo-muqueuses des patients) est possible, des virus vivants y étant retrouvés. La transmission respiratoire est possible en théorie mais marginale dans cette épidémie.
Que sait-on des cas pédiatriques au cours de cette épidémie ? Une série espagnole de 16 cas de moins de 18 ans a été rapportée. Il s’agissait de 12 adolescents (9 contaminés dans un salon de tatouage et piercing, 3 par contact sexuel) et 4 enfants (3 cas contacts familiaux et un enfant dont le mode de contamination n’est pas connu). Dix cas pédiatriques sont répertoriés en France par Santé Publique France ; pour la moitié des cas, un contact est connu. Un cas (sévère) vient d’être rapporté en Angleterre chez un nouveau-né de 9 jours dont le père était malade.
Quelle est l’évolution de l’épidémie en France ? Un document de Santé Publique France du 4 Octobre 2022 fait le point sur l’épidémie de Monkeypox dans notre pays. Un peu plus de 4.000 cas, plus de 97% d’hommes, 10 enfants et pour la moitié d’entre eux, un contact connu avec un adulte infecté, plus de 100 000 doses de vaccin administrées. La tendance est à la baisse rapide (comme dans tous les pays occidentaux) et le gros de l’épidémie semble derrière nous. Cette baisse est probablement la conséquence des changements de comportement dans la population à risque et de la campagne de vaccination. Cependant il ne faut pas encore envisager que la maladie disparaisse.
Faut-il vacciner les enfants contacts ? Pour l’instant Non pour différentes raisons. 1) Le risque de transmission intrafamiliale est faible, si les conditions d’hygiène sont maintenues 2) Aucune étude n’a été publiée sur la tolérance du vaccin chez l’enfant. Cependant, la nature du vaccin (vaccin non-réplicatif) et quelques expériences cliniques antérieures avec ce type de vaccin sont rassurantes. Les britanniques le proposent également dans leur algorithme de prise en charge. En France, il vaudrait mieux que cette vaccination se fasse dans le cadre d’une étude clinique.
Le vaccin contre Monkeypox correspond -il au vaccin variole dont l’utilisation a été arrêtée il y a une quarantaine d’années pour mauvaise tolérance ? Non, il s’agit d’un vaccin contre la variole dit de 3ème génération, développé après l’éradication de cette maladie, notamment par crainte de bioterrorisme (Vaccine Modified Ankara ou VMA). C’est un vaccin non réplicatif. Il rentre dans les cellules, exprime ses antigènes et suscite une immunité sans être capable de se multiplier dans les cellules humaines. De ce fait, il est beaucoup mieux toléré que le vaccin variole historique et est théoriquement administrable aux immunodéprimés, aux jeunes nourrissons ainsi qu’aux femmes enceintes et allaitantes. Son efficacité contre le virus Monkeypox est estimée à 85%.
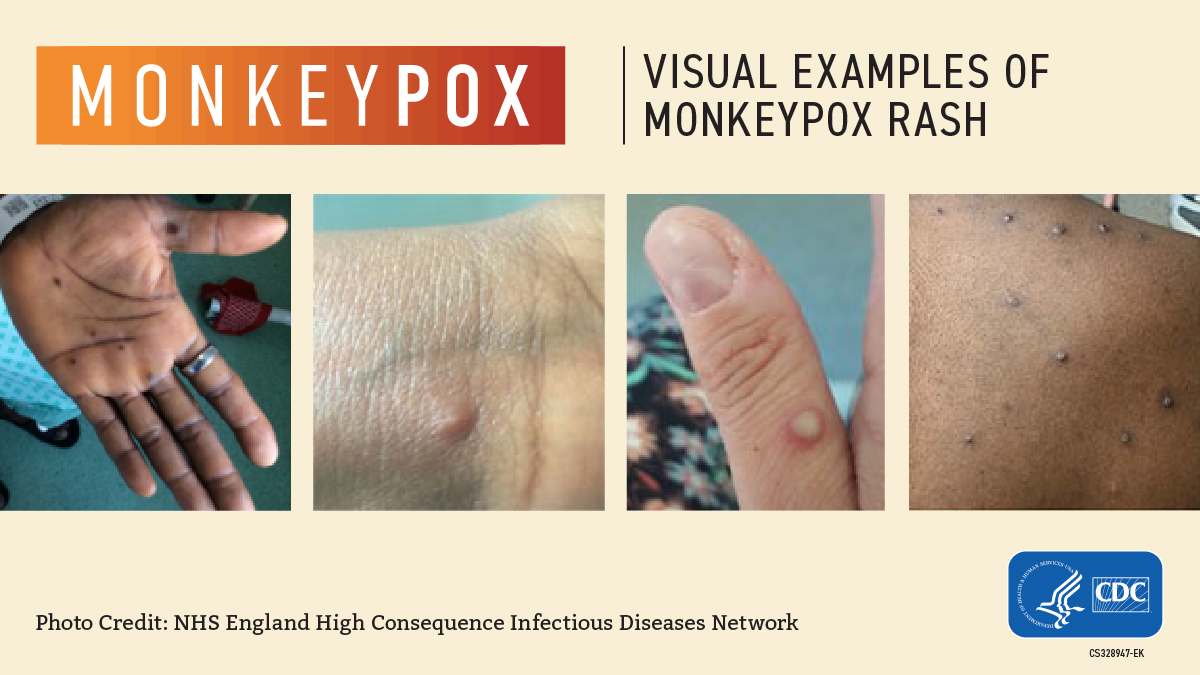
Quels sont les tableaux cliniques réalisés ? Le tableau classique est une éruption vésiculeuse fébrile comportant une fièvre pendant 1 à 3 jours, des céphalées, puis en une seule poussée, des vésicules centimétriques, profondes, « enchassées », touchant le visage, les bras, les paumes, les plantes des pieds et qui évoluent vers des croutes. Dans cette épidémie, le nombre de lésions est très variable prédominant dans les régions génitales, buccales et rectales chez l’adulte du fait du mode de contamination. On note des formes atypiques, peu symptomatiques. Les éléments cutanés peuvent être non vésiculeux, parfois d’âges différents, mais souvent prurigineux et douloureux.
On observe en cas de contact muqueux prédominant une atteinte muqueuse douloureuse et de volumineuses adénopathies cervicales. Les complications ne sont pas rares : surinfections cutanées, pneumopathies, déshydratation …
En pratique, chez l’enfant, deux situations peuvent être envisagées :
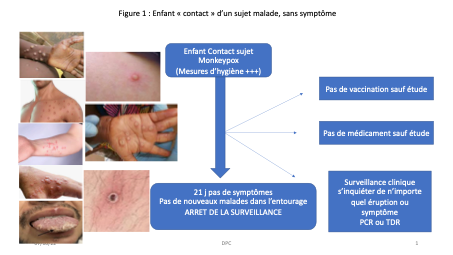
- L’enfant est contact d’un sujet malade (figure 1). Après avoir mis en place, pour le sujet contact, des mesures d’hygiène imposées par la maladie (isolement, masque, lavage des mains…), surveillance 3 semaines et prélèvements quels que soient les symptômes cutanés muqueux ou généraux (la probabilité pré-test étant relativement élevée).
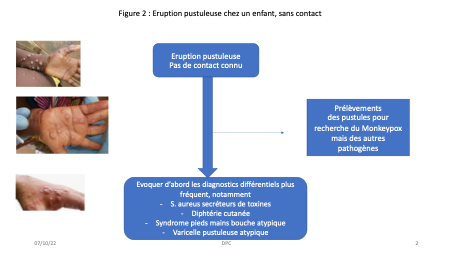
- L’enfant n’est pas contact et présente une éruption pustuleuse (Figure 2). Le risque de Monkeypox (probabilité pré-test) est très faible. Tout en évoquant les diagnostics habituels des éruptions pustuleuses et en demandant les avis et examens complémentaires utiles pour le diagnostic, un prélèvement recherchant le Monkeypox peut s’avérer nécessaire.
Comment fait-on le diagnostic biologique d’une infection à Monkeypox ? Par une PCR après écouvillonnage des croutes ou du liquide de bulles, ou de la gorge en cas d’atteinte muqueuse. Pour éviter de propager la maladie notamment parmi les soignants, les prélèvements doivent être effectués dans des conditions strictes. Pour l’instant, il est recommandé de réaliser le prélèvement dans un laboratoire de type « P3 ». La virémie étant très courte, la PCR sanguine est rarement positive et donc inutile. La première PCR cible généralement les orthopoxvirus dans leur ensemble, et si elle est positive, une PCR spécifique du Monkeypox est réalisée. Des TDR spécifiques permettant un diagnostic en quelques minutes sont en cours de développement.
Robert Cohen, Philippe Minodier, Yves Gillet