La pandémie actuelle a imposé des mesures d’hygiènes (distancement, masques, lavages des mains, réductions du nombre de contacts…) qui ont permis de limiter la transmission du SARS-CoV2. Elles ont aussi freiné la propagation d’autres pathogènes. Ainsi le nombre de consultations pour pathologie infectieuse pédiatrique a diminué drastiquement, non seulement pendant les phases de confinement mais aussi après malgré une reprise scolaire quasi normale. Les pathologies concernées sont nombreuses. Il s’agit de pathologies courantes comme les gastro-entérites notamment à Rotavirus, les bronchiolites à VRS, les varicelles, les otites, les infections à entérovirus…mais aussi de pathologies plus graves comme les infections invasives à pneumocoques ou à méningocoques. Ceci n’est pas étonnant car les modes de transmission sont les mêmes (grosses gouttelettes et mains) avec pour certaines d’entre elles comme la grippe des R0 inférieurs au SARS-CoV-2. Cet effet collatéral positif à court terme est très appréciable car il a évité les habituels pics épidémiques avec sa surcharge accrue des recours aux urgences hospitalières pendant la pandémie Covid. Cependant ces infections, le plus souvent virales de la petite enfance, sont quasiment obligatoires dans les premières années de vie et cette privation immunitaire relative pourrait avoir à distance des conséquences négatives sur le développement immunitaire des enfants avec d’une part une diminution de l’entrainement de l’immunité innée conduisant à une « dette immunitaire » constituée (risque d’épidémies plus importantes) et d’autre part un retour en grâce de la théorie hygiéniste. Des preuves du concept de dette immunitaire s’accumulent pour le VRS, les entérovirus et l’intensité du début des épidémies automno-hivernales en France dès le mois de septembre. Certains de ces virus (rotavirus, varicelle) ou bactéries (méningocoques B et ACYW) pourraient bénéficier de la protection de vaccins non encore inclus dans le calendrier vaccinal ou qui avait été suspendus (rotavirus). La France qui a un des calendriers vaccinaux les moins étoffés d’Europe, est probablement moins bien armée pour répondre à ces rebonds épidémiques. Dans les pays en voie de développement, du fait de la baisse des couvertures vaccinales et de la surcharge des systèmes de santé, l’incidence et le poids des maladies comme la tuberculose, la rougeole ou la poliomyélite risquent d’augmenter. Même en France, le retard vaccinal créé par le premier confinement n’a pas été résorbé en 2020, et une dette de vaccination existe, notamment pour la rougeole et la coqueluche.
Le concept de dette immunitaire induite par les mesures d’hygiène imposées par la pandémie COVID a-t-il était confirmé pour des infections pédiatriques ? Oui !!! Le concept de dette immunitaire que nous avions été les premiers à envisager il y a plus d’un an, a été démontré pour plusieurs virus notamment VRS et entérovirus.
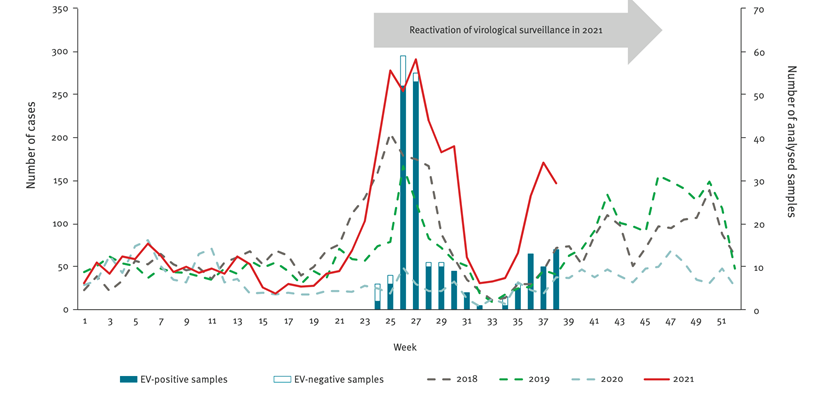
Pour les entérovirus , une étude conjointe du Centre National de Référence des entérovirus et des pédiatres de PARI ont retrouvé en 2021, une augmentation très significative du nombre de cas par rapport à la situation pré-pandémique, sans qu’un sérotype domine.
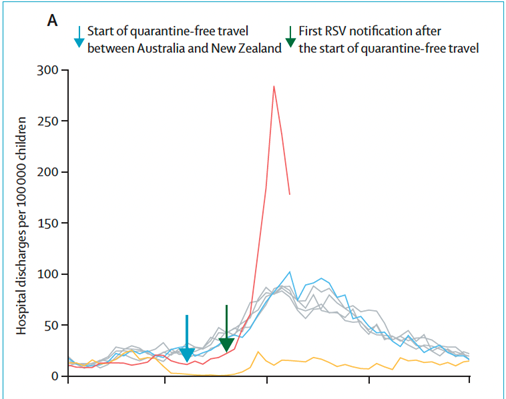
Pour le VRS et les bronchiolites, une étude néo-zélandaise le confirme aussi avec un pic et un nombre de cas jamais atteint avant la pandémie.
Peut-il-y avoir également une dette immunitaire pour les infections bactériennes ? Oui ! Aussi pour le méningocoque B. Une étude venant d’outre-Manche le confirme. Les auteurs notent qu’entre septembre et novembre 2021, le nombre de cas de d’IIM du groupe B a augmenté chez les adolescents/jeunes adultes, et dépassé les niveaux pré-pandémiques. Il n’y a pas eu d’augmentation des autres sérogroupes car les enfants et adolescents anglais sont très largement vaccinés par les vaccins contre les méningocoques ACYW, suggérant que les programmes de vaccination maintiennent de faibles taux de portage et de maladie contre ces sérogroupes. En revanche, la faible immunité contre les souches du groupe B s’explique :
- d’une part, par la faible transmission des méningocoques pendant les phases de confinement et mesures d’hygiène strictes, limitant l’immunisation naturelle
- d’autre part, par le fait que les adolescents ne sont pas vaccinés contre le méningocoque B (seuls les nourrissons le sont) et que cette vaccination n’influence pas le portage.
- maintenant, la forte transmission des méningocoques chez les adolescents/jeunes adultes a entraîné le retour de la maladie du groupe B, en particulier chez les étudiants.